WHO 近日发布新的流产护理指南,以保护女性健康,并帮助预防不安全流产。WHO 生殖卫生研究代理司长克雷格·里斯纳说:「获得安全流产服务是卫生保健服务的一项关键内容;不安全流产造成的伤害和死亡几乎都是可以预防的;我们建议向所有女性提供所需的流产和计划生育服务。」
不幸的是,大约只有一半流产是安全流产,不安全流产每年造成约 3.9 万人死亡,并导致无数妇女因并发症而住院。
实践中,面对「胚胎停育、稽留流产、不全流产」不同临床问题,其治疗选择至关重要,现总结国内外有关早孕期妊娠丢失治疗方案,以指导临床安全流产。
1.胚胎停育、稽留流产、不全流产……你分清楚了吗?
早期妊娠丢失尽管尚无共识术语,但通常描述为早期妊娠(即从末次月经至孕 12+6 周)不能存活的宫内妊娠,是一个宽泛的术语,包括:
1)无胚胎妊娠(空囊):指孕囊不含卵黄囊或胚胎,因此不能存活的妊娠。该术语包括胚胎被吸收的妊娠。
2)自然流产:自发性妊娠丢失的同义词
3)不全流产:确诊妊娠丢失后子宫内持续存在妊娠组织
4)稽留流产:指无症状且不能存活的妊娠,现称为无症状妊娠丢失
5)胚胎死亡:妊娠可见胚胎 ≥ 7 mm 且无心管搏动时,胚胎死亡的诊断确定性最高。该术语适用于通过超声检测不到 10 周的妊娠。
6)胎儿死亡:指可见胎儿 (即胎龄 ≥ 10 周) 但无心管搏动。
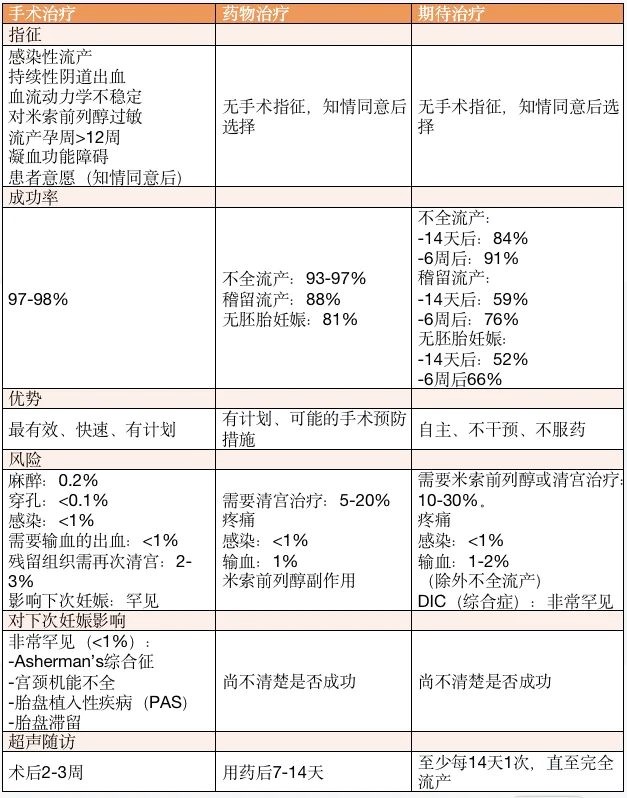
2.期待治疗、药物治疗或手术治疗,选择哪一种?
早期妊娠丢失者可选择期待治疗、药物治疗或手术治疗,分述如下:
期待治疗
期待治疗是指随诊观察,等待妊娠物排出。需要解决的临床问题包括随访频率、确认子宫排空、妊娠物未排出的情况下患者和医生何时应考虑其他治疗方案,以及需要立即评估的症状。
英国 NICE 指南中,在排除了禁忌症后(表 1),建议诊断后的 7~14 天内将期待管理作为首选治疗。
对于选择期待治疗的患者,随访需求和妊娠物完全排出的确认尚未达成共识。文献中,完全流产标准并没有一致的规定,超声显示未见孕囊通常被认为是流产的成功治疗;超声检查仍然可以看到妊娠囊和出血的严重程度是决定在药物或保守治疗后进行清宫的主要标准。
表 1 药物和期待治疗禁忌症(参考 ACOG 2020 及我国指南 2015)

药物治疗
2020 年 8 月 ACOG 发表了《妊娠 70 天内药物流产》(No.225)指南及 WHO 2022 年「流产护理指南」均推荐将米非司酮-米索前列醇联合方案作为药物流产的首选治疗方案。如果无法实施,则以单独使用米索前列醇方案为替代方案。(各国药物流产用药方案见表 2)
剂量和方案:对于不超过孕 12+6 周的妊娠丢失,药物治疗的循证方案为口服米非司酮 200 mg 顿服,并在 24 小时后经阴道给予米索前列醇 800 μg。
米非司酮的剂量都是相同的:口服 200 mg。
而米索前列醇在用药剂量、途径和时间上更加多变。不推荐口服米索前列醇。与口服、口腔含服或舌下含服米索前列醇相比,米索前列醇阴道给药引起的胃肠道不良反应较少。舌下含服时发生寒战的概率较高。
尚无数据专门探讨孕 12+6 周以后妊娠丢失的米非司酮和米索前列醇治疗,但目前有关于孕龄较大时流产药物治疗的数据,米非司酮仍可改善结局。
抗生素预防性治疗:不推荐在常规药物治疗中使用抗生素。
解读:临床医生仍需注意相关的症状和体征。使用米索前列醇超过 24 小时后出现的心动过速、剧烈腹痛、伴或不伴发热的全身不适,都应当增加疑似严重感染的可能性。梭状芽孢杆菌中毒性休克的表现类似于流感,患者通常伴有血液浓缩和白细胞明显增多,不出现发烧,可迅速进展到顽固性低血压甚至死亡。
手术治疗
对于希望采用手术治疗的妊娠丢失患者,首选手动真空抽吸或电动真空抽吸进行负压吸引。与刮宫术相比,负压吸引术更安全有效,且清醒患者能更好耐受。清宫不应使用锐性刮除术。
抗生素预防性治疗:在吸宫术前 60 分钟建议给予抗生素预防性治疗。药物选择和治疗持续时间部分取决于是否同时使用宫颈扩张器 (表 3)。
表 3 妊娠丢失抗生素治疗方案
* 阿奇霉素的半衰期较长,只有在初次使用抗生素后 24 小时内进行手术流产,才会给予第二剂阿奇霉素。
选择哪种治疗方式,患者最关心的主要有三个问题:1. 流产成功率 2. 并发症风险 3. 对下次妊娠的影响,这也是对每个患者必须详细交代的问题,需遵循患者意愿下选择。(表 4 总结如下)
总结
不断更新早期妊娠丢失治疗相关知识,是保障安全流产的前提,在选择期待及药物治疗时,需严格掌握适应症及禁忌症,根据当地医疗水平、患者随访依从性及对流产认知度,合理选择,尽量避免不安全流产导致的严重并发症。