2020 年美国疾病控制和预防中心(CDC)的数据表明,美国孕妇的平均年龄呈持续上升趋势。在美国,近 19% 的怀孕和 11% 的首次怀孕是 35 岁及以上的女性。2020 年女性首次生育的平均年龄为 27.1 岁,而 1970 年为 21.4 岁。
显然,这种趋势并非美国独有,全球范围内都出现了推迟怀孕的趋势。有观察性研究表明,与年轻妊娠人群不同,即使是没有其他合并症的健康个体,年龄更大的人怀孕与母婴不良妊娠结局风险增加有关。因此,很有必要重视和解决与高龄妊娠相关的风险。
为了提供基于证据的临床建议,以尽量减少与高龄产妇分娩相关的妊娠不良后果。美国妇产科学院临床共识委员会联合美国母胎医学学会(SMFM)和美国妇产科学院(ACOG)共同制定「35 岁或以上妊娠」的产科护理共识。
需要特别强调的是,为了与历史上使用 35 岁作为确定高龄产妇年龄阈值的文献保持一致,本共识重点关注了预期在 35 岁或以上分娩的妊娠。但是需要注意的是,这是一个任意的阈值,与年龄相关的一些风险可能直到更大时(即 40 岁及以上)才会出现。
从历史上看,高龄产妇被定义为预产期为 35 岁或以上的妇女。选择此年龄截止值是基于生育力下降的证据以及对 35 岁以上孕妇后代中发现的遗传异常风险增加的担忧。最近的研究已证明 35 岁或以上女性所生子女的染色体异常与可能的先天性畸形之间存在显著关联(表 1.)。然而,这种关联似乎是连续的,因此风险随着怀孕时年龄的增加而增加。同样,评估糖尿病、高血压和肥胖等可能加剧妊娠相关发病率的慢性疾病影响的研究似乎表明,随着妊娠年龄的增加,风险也会增加。
表 1. 基于孕产妇足月年龄的孕中期妊娠染色体异常
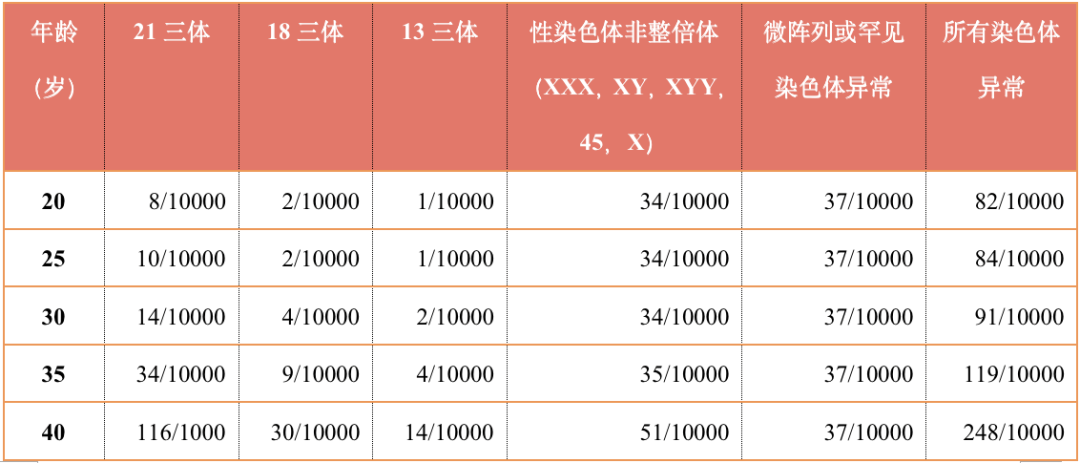
因此,由于认识到年龄相关风险进行性增加的可能,最近的研究通常将 35 岁及以上妊娠的个体的年龄划分为 5 年增量:35~39 岁、40~44 岁、45~49 岁和 50 岁及以上,这可以更好地对与年龄增长相关的可能妊娠风险进行分层。
1
35 岁以上孕产妇,产前需要哪些额外检查?
1)将预期在 35 岁或以上分娩的妊娠视为孕产妇、胎儿和新生儿不良结局的风险因素。细致入微的咨询将取决于特定的年龄和合并症。(GRADE 2C;弱推荐,低质量证据)
2)如果存在一个或以上其他中危因素, 35 岁或以上的孕妇每天服用低剂量阿司匹林以减少先兆子痫。(GRADE 1B;强烈推荐,中等质量证据)
3)鉴于预期在 35 岁或以上分娩的孕妇发生多胎妊娠的几率增加,建议进行妊娠早期超声检查。(GRADE 2C;弱推荐,低质量证据)
4)无论年龄或染色体异常风险如何,都应讨论并向所有孕妇提供产前基因筛查(有或无 NT 或游离 DNA 筛查的血清筛查)和诊断测试(绒毛活检或羊膜穿刺)的选择。但每位患者都有权进行或拒绝进行产前基因筛查和诊断检测。(GRADE 1A;强烈推荐,高质量证据)
5)由于预期在 35 岁或以上分娩的孕妇发生非整倍体的风险和先天性异常的潜在风险增加,因此建议对该人群进行详细的胎儿解剖超声检查。(GRADE 2C;弱推荐,低质量证据)
2
40 岁以上孕产妇呢?
1)由于胎儿生长发育异常的风险增加,建议对预期在 40 岁或以上分娩的孕妇在妊娠晚期进行超声检查以评估胎儿生长发育情况。(GRADE 2C;弱推荐,低质量证据)
2)鉴于死产风险增加,建议对预期在 40 岁或以上分娩的孕妇进行产前胎儿监测。(GRADE 2B;弱推荐,中等质量证据)
3)对于预期在 40 岁或以上分娩正常妊娠者,我们建议在孕 39 0/7 至 39 6/7 周进行分娩,因为超过该孕龄的新生儿发病率和死产率增加。(GRADE 1B;弱推荐,中等质量证据)
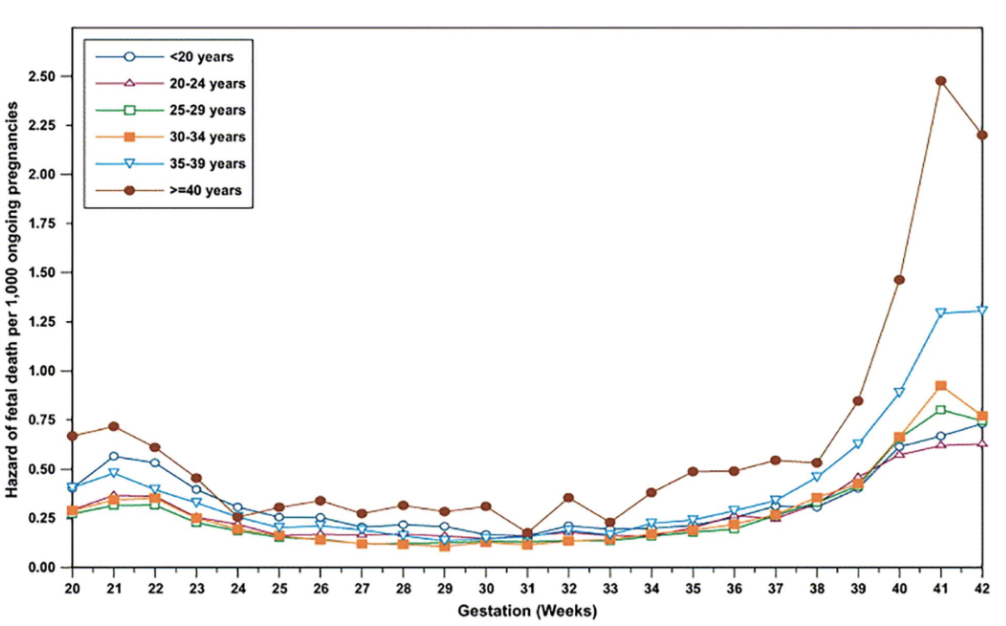
图 1. 按孕周划分的每1000例持续妊娠的胎儿死亡风险
(图源:参考文献)
4)如果没有其他产妇或胎儿的剖宫产指征,我们建议咨询时告知阴道分娩是安全和适当的。咨询应包括讨论剖宫产的风险、患者的合并症以及患者的偏好和目标。单纯的高龄并不是剖宫产的指征。(GRADE 2B;强烈推荐,中等质量证据)
最后,需要强调的是,对所有孕妇来说,从孕前到产后护理可获得的医疗保健的重要性和益处怎么强调都不为过。本共识仅重点关注并解决了在常规妊娠护理框架内,预期在 35 岁或以上分娩的女性在妊娠相关护理方面的独特差异。